Препараты при плацентарной недостаточности
Содержание:
Первичная профилактика
Для профилактики плацентарной недостаточности необходимо максимально избегать любых вредных факторов, особенно в первые недели беременности. Прием медикаментов должен быть только по назначению и под контролем врача. Еще до беременности рекомендована санация очагов инфекции. При наличии хронических заболеваний необходимо обратиться к соответствующим специалистам
Для беременной женщины очень важно сбалансированное питание, нормальный режим труда-отдыха, полноценный сон. Под особый контроль берут беременных из группы высокого риска развития плацентарной недостаточности, особенно если уже наблюдалось нарушение маточно-плацентарного кровообращения
Лечение фетоплацентарной недостаточности
Лечение может проводиться и амбулаторно при компенсированной форме, но при других формах требует госпитализацию в патологию беременных. Стандартной схемы лечения фетоплацентарной недостаточности нет, за счет того, что данная патология мультифакторная.
Лечение в основном направлено на устранение этиологического фактора и на общеукрепляющую терапию. Как правило, лечение направлено на улучшение маточно-плацентарного кровотока, снятия тонуса матки токолитическими средствами, а также на улучшение метаболических и биоэнергетических процессов. Если при обследовании беременной женщины будет обнаружена инфекция, тогда лечение будет направлена на устранение инфекционного агента с помощью антибиотикотерапии.
Выбор метода и срока родоразрешения зависит от эффективности лечения и формы проявления фетоплацентарной недостаточности. При компенсированной форме роды можно вести через естественные родовые пути, но при других формах применяют кесарево сечение. При ведении естественных родов, необходим постоянный контроль за состояние роженицы плода. При возникновении, каких либо осложнений, например: слабость родовой деятельности, дискоординация сократительной активности матки, гипоксия, кровотечение, необходимо пересмотреть тактику ведения родов в пользу кесарева сечения.
Диагностика

Обследование начинается со сбора анамнеза, в ходе которого гинеколог выделяет факторы — вероятные причины ФПН. После беседы проводится физикальный осмотр пациентки, включающий оценку состояния её половых органов. Производится забор образцов биоматериала из цервикального канала, уретры и стенок влагалища для последующего выполнения микробиологического и цитологического анализов.
Одновременно назначается УЗИ, потому что именно этот вид диагностики позволяет:
- узнать, насколько физические параметры плода соответствуют его внутриутробному возрасту;
- определить толщину тканей плаценты и узнать степень её зрелости.
Кроме того, врач выписывает направления:
- на кардиотокографию и фонокардиографию, позволяющие получить данные о работе сердечной мышцы будущего ребёнка;
- допплерографию маточного кровообращения, результаты которой дадут представление о циркуляции крови в матке, плаценте, пуповине и организме плода.
После изучения всех результатов врач принимает решение о последующей тактике ведения беременной. При её разработке гинеколог учитывает не только показатели анализов, но и срок вынашивания, наличие и характер осложнений, сопутствующих болезней женщины, общее состояние её организма с точки зрения готовности к родам, другие параметры.
Как возникает ФПН?
Фетоплацентарной недостаточностью называют патологию беременности, при которой нарушается плацентарный кровоток. Наличие ФПН можно заподозрить по изменению частоты и силы шевелений малыша. Резкое учащение или урежение движений плода, а тем более их исчезновение часто свидетельствует о неблагополучном состоянии малыша, гипоксии и плацентарной недостаточности.
Последствия этой патологии незамедлительны и очень опасны для плода, ведь именно посредством плацентарного кровотока малышу доставляются питательные вещества и кислород. При снижении скорости, уровня кровотока на любом участке системы мать — плацента — плод малыш начинает испытывать недостаток в веществах, необходимых для нормального роста и развития. При длительно существующей или быстро развивающейся ФПН под угрозу ставится не только развитие, но и сама жизнь малыша.
Какие причины могут привести к нарушению работы столь важного для мамы и малыша органа? Чаще всего ФПН развивается на фоне острых и хронических заболеваний матери, патологии беременности или заболеваний самой плаценты. Вот наиболее распространенные факторы риска развития ФПН
- Экстрагенитальные (не связанные с гинекологией) заболевания матери. Сюда относится сердечно-сосудистая недостаточность, артериальная гипертензия (повышение артериального давления), патологии почек (острый и хронический пиелонефрит, гломерулонефрит, мочекаменная болезнь, почечная недостаточность), эндокринные заболевания (сахарный диабет, патология надпочечников, щитовидной железы, гипофиза) и др. Все перечисленные заболевания влияют на скорость и уровень кровотока в организме матери, что, в свою очередь, вызывает снижение плацентарного кровотока.
- Заболевания половой сферы беременной — эндометрит (воспаление слизистой стенки матки), воспаление придатков, заболевания, передающиеся половым путем (уреаплазмоз, микоплазмоз, хламидиоз, герпес, цитомегаловирус и др.). Инфекционные агенты и их токсины, проникающие через плацентарный барьер, задерживаются тканью плаценты. В местах внедрения возбудителей образуются очажки воспаления, в которых нарушается нормальное для плаценты кровообращение.
- Патологии беременности. Наиболее распространенной причиной развития плацентарной недостаточности в этой группе является гестоз. Одним из проявлений этой патологии является стойкое повышение артериального давления в кровеносных сосудах, что, безусловно, очень быстро сказывается на уровне плацентарного кровотока. Другой причиной является нарушение гемостаза (соотношения факторов свертывающей и противосвертывающей системы крови, обеспечивающего необходимую вязкость и скорость продвижения по сосудам), нередко выявляющееся во втором и третьем триместре. Реже плацентарная недостаточность развивается на фоне длительной выраженной анемии беременных — заболевания, характеризующегося снижением уровня гемоглобина в крови.
- Патологии плаценты. Как и любой другой человеческий орган, сама плацента тоже может заболеть. Такое заболевание называется плацентит и выражается в значительном отеке плаценты и нарушении плацентарного кровотока. Причиной развития плацентита в основном являются вирусы, способные проникать сквозь плацентарный барьер. Иногда очаги воспаления ограничиваются отдельными участками плаценты; в этом случае в исходе заболевания на месте воспаления образуются петрификаты — очажки обызвествления. Большое количество петрификатов также затрудняет плацентарный кровоток.
- Аномалии развития плаценты. Сюда относится гипотрофия («тощая» плацента), добавочные дольки плаценты, частичная отслойка и неправильное прикрепление плаценты.
Симптоматика
Такой плацентарный недуг имеет ряд симптомов, на которые стоит обязательно обратить внимание, чтобы своевременно обратиться к врачу. Итак, при недостаточности могут наблюдаться различные признаки, но здесь многое зависит от формы заболевания:
- Если у беременной декомпенсированный тип болезни, то во время этого появляются беспорядочные движения плода в утробе. При обращении к врачу он заметит тахикардию у будущей матери, а у ребенка биение сердца замедляется.
- Особенно опасным является симптом гипоксии, при котором поступление кислорода малышу происходит в ограниченном количестве. Если такое отклонение сформируется на ранней стадии, то это может привести к выкидышу.
- Когда из влагалища выделяется кровь, то это проявление нельзя игнорировать. Данный патологический процесс может говорить об отслойке и раннем старении плаценты.
- Если развивается хроническая плацентарная недостаточность, то здесь симптоматика не выражена, она может и вовсе отсутствовать.
Возникновение хронической патологии можно определить только благодаря ультразвуку и другим методам обследования.
Острая или хроническая?
Существуют две формы патологии ˗ острая и хроническая. В первом случае речь идет об отслойке плаценты, она имеет два типа расположения ˗ низко и нормально. Данная патология проявляется почти всегда в период родовой деятельности. Острая форма выявляется не так часто, как хроническая.
Для нее характерно резкое ухудшение состояния будущей мамочки, появление кровянистых выделений, свидетельствующих об угрозе выкидыша. Этот вид патологии характерен практически для любого срока вынашивания плода. в большей степени касается женщин группы риска.
Среди причин, провоцирующих фетоплацентарную недостаточность, следует назвать следующие:
- женщины, возрастом после 35 и младше 18 лет, впервые родящие;
- эмоциональная неустойчивость и плохое питание;
- дефицит наличия железа в организме;
- заболевания эндокринного характера;
- перенесенные при беременности заболевания;
- инфекционные недуги.
Чаще всего недостаточность провоцируется гестозом, а также когда при беременности сбой дает сосудистая система, например, при повышенном артериальном давлении.
Гипотрофия
Новорожденные, которые относятся ко второй и третей категории имеют задержку развития еще внутри утробы матери, ее еще называют гипотрофия. Часто такой диагноз ставиться, если у малыша масса тела на 10% меньше, чем есть норма.
Чтобы диагностировать гипотрофию, существуют специальные показатели по весовым данным и коэффициенту роста. Они обязательно помогут диагностировать задержку развития плода в утробе матери.
Диагностировать гипотрофию можно у новорожденных деток, имеющих малый вес, а иногда и у малышей, вес которых более 2500 грамм. Это означает, что задержка развития малыша в утробе матери происходит в результате отставания от размеров плода и от поставленного срока родов раньше двух недель и более.
- Симметричная форма, когда все имеющиеся органы малыша равномерно уменьшены.
- Ассиметричная форма ставится, когда у малыша уменьшены только лишь внутренние органы.
Основные причины гипотрофии
- Возраст беременной женщины свыше 40 лет.
- Многоплодие.
- Наличие инфекционных заболеваний у беременной (краснуха, сифилис, токсоплазмоз).
- Наследственные факторы.
- Хромосомные аномалии развития у малыша.
- Артериальная гипертензия у матери.
- Преэклампсия.
- Употребление женщиной во время беременности алкоголя и наркотиков.
- Курение.
- Железодефицитная анемия у матери.
- Сахарный диабет.
- Злоупотребление противосудорожными препаратами.
Проявления задержки развития малыша внутри утробы матери зависит от нарушения фазы его развития. Симметричная форма гипотрофии зачастую, возникает при хромосомных аномалиях развития, различных инфекциях, а также на ранних сроках беременности влияние факторов экзогенного характера.
Ассиметричная форма задержка развития плода всегда появляется в самом конце беременности. Основной причиной ассиметричной формы гипотрофии, считается плацентарная недостаточность.
Это может быть, как начало отслойки плаценты, так и плацентарное предлежание плода. Очень часто бывает так, когда причину гипотрофии просто не получается выяснить. Изменения, которые появляются в частях тела малыша, иногда не позволяют определить в точности ее тип. Обычно ставиться диагноз после сравнения всех размеров плода с размерам, имеющими норму.
Также это возможно, только если точно поставлен срок беременности.
Ультразвуковое исследование во время беременности позволяет знать не только вес плода, но и необходимый срок беременности.
Фетометрические показатели с учетом данных анамнеза, даты последней менструации, высоты стояния дна матки и физикальное исследование. Часто применяют для диагностики, нарушения развития плода в нутрии утробы женщины. При помощи ультразвукового исследования оценивается объем околоплодных вод, а также биофизическое состояние плода.
Во время задержки развития плода, которая обусловлена недостаточностью развития плаценты, состояние плода может быть улучшено при помощи ранней диагностики, в результате необходимого лечения, а также во время своевременного рода разрешении.
При гипотрофии неизвестной этиологии, основным способам лечения, является постельный режим беременной. С самого начала госпитализации огромное значение уделяется питанию женщины. Однако по последним исследованиям известно, что плохое питание либо недоедание не может быть причиной заболевания.
Наш медицинская клиника в СВАО Москвы занимается лечением синдрома задержки внутриутробного развития ребенка. Основными особенностями лечения в нашей «Поликлинике Отрадное», является:
- Лечение различных осложнений во время беременности.
- Санация основных очагов инфекций у беременных.
- Коррекция недостаточного развития плаценты.
- Организация правильного режима питания и усовершенствование рациона.
- Организация нужного режима по физическим нагрузкам.
Во время проведения лечения, вам обязательно проведут еще одно ультразвуковое исследование (УЗИ) в Москве. В результате правильного и эффективного лечения, малыш начинает постепенно набирать в весе.
К периоду родов у ребенка появятся необходимые силы, чтобы появиться на свет естественно. Данный диагноз может поставить только врач высшей категории, который обязательно учтет все нужные факторы, а главное особенности здоровья беременной.
Не нужно откладывать не решенные задачи на завтрашний день, нужно все решать сегодня. Ведь это в первую очередь касается здоровья вашего ребенка и вас. Специалисты медицинского центра в Отрадном , используют только современные методы лечения.
Проводят комплексное и тщательное обследование, которое способно выявить все нарушения, и с точностью установить диагноз, чтобы добиться полного выздоровления беременной.
Степени и формы
Фетоплацентарная недостаточность во время беременности бывает разных видов, форм и степеней.
Если смотреть со стороны механизма ее возникновения, то фетоплацентарная недостаточность бывает:
- Первичной. Обнаруживается в начале срока. Тут может быть нарушен процесс прикрепления плодного яйца.
- Вторичной. Появляется уже тогда, когда детское место сформировано.
Если смотреть на клиническое течение патологии, то классифицируют плацентарную недостаточность на:
- Острую. Возникает в любое время, но чаще во время родоразрешения. Имеется прямая взаимосвязь с отслойкой органа.
- Хроническую. Имеет место, как в начале вынашивания плода, так и в середине или в конце. Такая бывает двух видов: компенсированная и декомпенсированная. При первом в плаценте идет нарушение метаболизма, между плодом и плацентой кровообращение не нарушено. При втором есть существенные проблемы между функционированием органа и плода.
Декомпенсированная хроническая плацентарная недостаточность имеет несколько степеней. Рассмотрим их в таблице.
| Степень фетоплацентарной недостаточности | Характеристика |
| 1А | Проблемы с кровотоком наблюдаются в матке и плаценте. |
| 1Б | Отклонение в кровообращении между плацентой и плодом. |
| 2-ая | Дисфункция имеется и том и другом круге кровообращения (матка-плацента, плод-плацента). |
| 3-я | Отклонения в двух кругах настолько сильные, что есть риск внутриутробной смерти плода. |
Диагностика плацентарной недостаточности
Выше уже говорилось, что возникновение ФПН может произойти по различным причинам. Именно поэтому диагностика плацентарной недостаточности должна представлять собой комплексное обследование беременной женщины.
Врач, собирая анамнез, выясняет главный фактор, который способствовал возникновению данной проблемы (возраст, жизненные и профессиональные условия, вредные привычки, наличие экстрагенитальных и гинекологических болезней и др.). Женщина в положении при ФПН может жаловаться на боли в животе, наличие кровянистых выделений из влагалища, чрезмерную активность плода или отсутствие шевелений, повышенный тонус матки.
Гинеколог, проводя физикальное исследование перед тем, как определить плацентарную недостаточность, измеряет окружность живота будущей мамы, оценивает стояние дна матки, определяет вес женщины. Благодаря полученным данным можно узнать о том, нормально ли развивается плод или есть задержка в развитии.
По результатам гинекологического осмотра можно оценить характер выделений, обнаружить воспаления, произвести забор материала для микроскопического и бактериологического исследований.
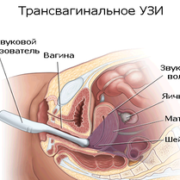
Огромное значение в выявлении фетоплацентарной недостаточности играет УЗИ. Благодаря ему можно определить фетометрические показатели (размеры головки, конечностей, туловища плода) и сравнить их с нормальными значениями, характерными для данного срока беременности, измерить толщину плаценты и определить степень ее зрелости.
При подозрениях на ФПН врач проводит кардиотокографию и фонокардиографию для оценки сердечной деятельности ребенка. Аритмия, брадикардия, тахикардия могут быть признаками гипоксии.
Допплерография маточного кровотока позволяет оценить циркуляцию крови в сосудах матки, пуповины, плодовой части плаценты.
Что такое фетоплацентарная недостаточность?
Как уже было сказано, в основе патологии находится расстройство кровотока в зоне, где кровеносные сосуды матери и плода сообщаются. Трофические расстройства неизбежно провоцируют и структурные нарушения в плаценте – ее ткани подвергаются необратимым изменениям и уже неспособны функционировать должным образом.
Степень плацентарной дисфункции не всегда выражена равнозначно, поэтому и последствия у патологии различны. Чем дольше длится дисфункция, тем обширнее площадь поражения, а значит, тем выраженнее признаки фетоплацентарной недостаточности.
Поскольку плацента «отвечает» за все процессы развития плода и его взаимодействие с материнским организмом, фетоплацентарная недостаточность находится в перечне признаков большинства патологий беременности – токсикозов, отслойки (несвоевременной) плаценты, преждевременных или поздних родов и подобных.
Заключение о наличии признаков плацентарной дисфункции встречается нередко и пугает беременных. Чтобы избежать ненужных переживаний, пациенткам вовсе необязательно уметь разбираться в тонкостях заключений ультразвукового сканирования или формулировках диагноза. Достаточно знать несколько важных моментов:
— Незначительные признаки фетоплацентарной недостаточности могут диагностироваться и при физиологически протекающей беременности на фоне временных причин. Как правило, они кратковременны, компенсируются самостоятельно, и повторный скрининг дисфункцию плаценты уже не обнаруживает.
— Гораздо важнее не сама констатация дисфункции плаценты, а степень ее влияния на развивающийся плод. Поэтому в любом заключении всегда содержится информация о состоянии ребенка.
— Самочувствие беременной крайне редко изменяется на фоне фетоплацентарной недостаточности, в чем скрывается коварство патологии. Нередко беременные не верят, что могут себя чувствовать хорошо при наличии страданий плода, поэтому преуменьшают потенциальную опасность и отказываются от профилактической госпитализации и терапии.
— Такие заключения, как «риск фетоплацентарной недостаточности» и «угроза фетоплацентарной недостаточности» не являются диагнозами, а лишь свидетельствуют о высоких рисках развития патологии. Однако наличие риска не подразумевает обязательное развитие дисфункции плаценты, особенно если проводится превентивная терапия.
— Хроническая фетоплацентарная недостаточность при соответствующей медикаментозной поддержке может завершиться своевременным рождением здорового ребенка, а вот острая дисфункция плаценты, особенно задолго до даты родов, требует реанимационных мероприятий.
Степени фетоплацентарной недостаточности
Фетоплацентарная недостаточность классифицируется согласно нескольким признакам:
1. В зависимости от момента появления признаков плацентарной дисфункции.
Первичной фетоплацентарную недостаточность считают в ситуациях, когда она появляется на ранних (до 16-ти недель) сроках и связана с нарушением процесса имплантации эмбриона или формирования плаценты.
Вторичная фетоплацентарная недостаточность появляется значительно позднее, когда плацента уже функционирует с имеющимися нарушениями. Ее причинами могут быть любые внешние негативные факторы, способные спровоцировать дисфункцию.
2. По типу течения патологии.
Острая фетоплацентарная недостаточность возникает на фоне клинического благополучия после негативного события, такого как внезапная отслойка плаценты, когда ее участок отделяется от маточной стенки и перестает функционировать. Чаще это происходит непосредственно в родах или незадолго до их наступления, но может случиться и в любое другое время.
Хроническая фетоплацентарная недостаточность диагностируется на любом сроке вынашивания. Отличается длительным течением и подразделяется, в свою очередь, на:
— компенсированную форму, когда на фоне нарушения обменных процессов в плаценте изменений параметров кровотока не регистрируется;
— декомпенсированную форму, отличающуюся более глубокими расстройствами, в том числе и сосудистыми.
При декомпенсированной форме патологии плацента неспособна поддерживать жизненные функции плода на должном уровне.
Декомпенсированная фетоплацентарная недостаточность имеет несколько степеней. Каждая степень отображает уровень нарушений кровообращения в двух важных системах – мать/плацента и плацента/плод.
Степень 1а – кровоток нарушен только в системе «матка/плацента».
Степень 1б – некорректное кровообращение в зоне между плодом и детским местом.
Степень 2 – тотальное изменение кровотока в обоих кругах («мать/плацента» и «плод/плацента»), однако оно не является критическим.
Степень 3 – отличается от предыдущей наличием реальной угрозы для жизни плода вследствие критического нарушения кровообращения между плодом и плацентой.
Степени фетоплацентарной недостаточности не следует путать со степенью зрелости плаценты, так как эти понятия не тождественны.
Что такое «зрелость» плаценты? Как уже было сказано, плацента растет вместе с плодом, чтобы обеспечивать его возрастающие потребности. Принято говорить, что плацента «созревает» или «стареет», так как по мере взросления плода ее функциональный запас истощается. При физиологической беременности плацента старится после того, как полностью обеспечила должное развитие плода, то есть накануне родов. Разработан ряд диагностических параметров, по которым можно определить «возраст» плаценты и сопоставить его со сроком гестации.
Существуют три степени зрелости плаценты (по сути, они же являются и ее стадиями развития):
— Нулевая степень – диагностируется до 30-недельного срока;
— Степень I – относится к 27-ой — 36-ой неделе;
— Степень II – появляется на 34-ой — 39-ой неделе;
— Степень III – регистрируется после 36-ой недели.
Степень старения плаценты определяется во время ультразвукового сканирования. Определяется ее толщина, наличие или отсутствие кист и отложений кальция.
Следует отметить, что преждевременно состарившая плацента (степень III до 35-ой недели) не провоцирует гибель плода или выкидыш, а лишь требует повышенного внимания и медикаментозной поддержки. Угрожающим считается не само старение плаценты, а его сочетание с выраженной фетоплацентарной недостаточностью и, соответственно, страданием плода.
Имеется еще одна классификация фетоплацентарной недостаточности, которая учитывает ее влияние на плод, так как у 60% имеющих эту патологию беременности пациенток плод имеет признаки задержки развития. Выделяют:
— фетоплацентарную недостаточность без признаков задержки развития плода;
— фетоплацентарную недостаточность с симптомами недоразвития плода.










Добавить комментарий